¿Qué es el cáncer de ovario?
El cáncer se origina cuando las células en el cuerpo comienzan a crecer en forma descontrolada. Las células de casi cualquier parte del cuerpo pueden convertirse en cáncer y propagarse. Para conocer más sobre el origen y la propagación del cáncer, consulte ¿Qué es el cáncer?
En el pasado se creía que los cánceres de ovario comenzaban solamente en los ovarios, pero la evidencia reciente sugiere que muchos casos de cáncer ovárico en realidad pueden originarse en las células del extremo más distante (distal) de las trompas de Falopio.
¿Qué son los ovarios?
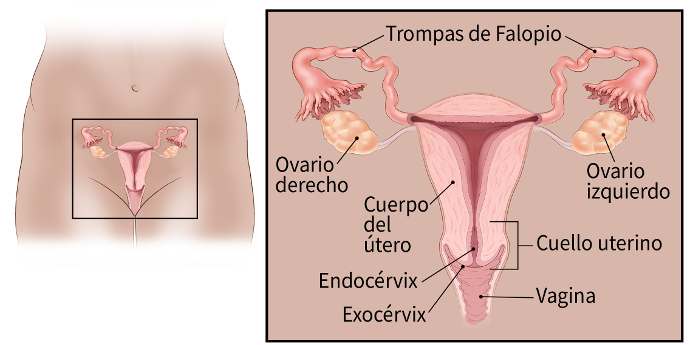
Los ovarios son glándulas reproductoras encontradas sólo en las mujeres que producen los óvulos para la reproducción. Los óvulos se desplazan desde los ovarios a través de las trompas de Falopio y hacia el útero donde el óvulo fertilizado se establece y se desarrolla en un feto. Además, los ovarios son la fuente principal de las hormonas femeninas, el estrógeno y la progesterona. Un ovario está en cada lado del útero.
Los ovarios están compuestos principalmente por tres tipos de células: Cada tipo de célula se puede desarrollar en un tipo diferente de tumor.
- Los tumores epiteliales se originan de las células que cubren la superficie externa del ovario. La mayoría de los tumores ováricos son tumores de células epiteliales.
- Los tumores de células germinales se originan de las células que producen los óvulos.
- Los tumores del estroma se originan de las células del tejido estructural que sostienen el ovario y producen las hormonas femeninas estrógeno y progesterona.
Algunos de estos tumores son benignos (no cancerosos) y nunca se propagan fuera del ovario. Los tumores ováricos malignos (cancerosos) o tumores de escasa malignidad (bajo potencial maligno) se pueden propagar (hacer metástasis) a otras partes del cuerpo, y pueden causar la muerte.
Tumores ováricos epiteliales
Los tumores ováricos epiteliales se originan en la superficie externa de los ovarios. Estos tumores pueden ser benignos (no cáncer), de escasa malignidad (bajo potencial maligno), o maligno (cáncer).
Tumores ováricos epiteliales benignos
Los tumores ováricos epiteliales que son benignos, no se propagan y generalmente no conducen a enfermedades graves. Existen varios tipos de tumores epiteliales benignos, incluyendo los cistoadenomas serosos, los cistoadenomas mucinosos y los tumores de Brenner.
Tumores epiteliales de escasa malignidad
Cuando se observan al microscopio, algunos tumores ováricos epiteliales no se ven claramente como cancerosos y se conocen como cáncer ovárico epitelial de escasa malignidad (limítrofe). Los dos tipos más comunes son carcinoma seroso proliferativo atípico y carcinoma mucinoso proliferativo atípico. A estos tumores se les conocía como tumores de bajo potencial maligno (LMP, por sus siglas en inglés). Estos tumores se diferencian de los cánceres ováricos típicos porque no crecen hacia el tejido de soporte del ovario (llamado estroma ovárico). Si se propagan fuera del ovario, como por ejemplo, a la cavidad abdominal, es posible que crezcan en el revestimiento del abdomen, pero no hacia el interior de éste.
Los tumores limítrofes tienden a afectar a las mujeres más jóvenes en comparación con los cánceres ováricos típicos. Estos tumores crecen lentamente y tienen menos probabilidades de causar la muerte que la mayoría de los cánceres de ovario.
Tumores ováricos epiteliales malignos
Los tumores epiteliales cancerosos reciben el nombre de carcinomas. Aproximadamente de 85 a 90% de los cánceres de ovario malignos son carcinomas ováricos epiteliales. Estas células del tumor presentan varias características (cuando se examinan en el laboratorio) que se pueden utilizar para clasificar a los carcinomas ováricos epiteliales en diferentes tipos. El tipo seroso es por mucho el más común y puede incluir tumores de bajo grado y de alto grado. Los otros tipos principales incluyen mucinoso, endometroidey el de células claras.
- Carcinomas serosos (52%)
- Carcinoma de células claras (6%)
- Carcinoma mucinoso (6%)
- Carcinoma endometroide (10%)
A cada cáncer de ovario se le asigna un grado, basado en cuánto las células del tumor se parecen al tejido normal:
- Los carcinomas ováricos epiteliales de grado 1 se parecen más al tejido normal y suelen tener un mejor pronóstico.
- Por otro lado, los carcinomas ováricos epiteliales de grado 3 se parecen menos al tejido normal y generalmente tienen un peor pronóstico.
Para saber el tipo de tumor, también se toman en cuenta otras características, tales como cuán rápido crecen las células del cáncer y qué tan bien responden a la quimioterapia:
- Los tumores tipo I tienden a crecer lentamente y a causar menos síntomas. El carcinoma seroso de alto grado (grado 3) es un ejemplo de un tumor tipo I.
- Los tumores tipo II crecen rápidamente y tienden a propagarse más pronto. Además, estos tumores no parecen responder bien a la quimioterapia. Algunos ejemplos de tumores tipo II son: carcinoma de células claras, carcinoma mucinoso, carcinoma endometroide y el carcinoma seroso de bajo grado (grado 1).
Otros cánceres que son similares al cáncer ovárico epitelial
Carcinoma peritoneal primario
El carcinoma peritoneal primario (PPC) es un cáncer poco común estrechamente relacionado con el cáncer ovárico epitelial. Mientras se realiza la cirugía, este carcinoma luce igual que el cáncer ovárico epitelial que se ha propagado a través del abdomen. En el laboratorio, el carcinoma peritoneal primario también luce como el cáncer ovárico epitelial. Otros nombres para este cáncer incluyen carcinoma peritoneal primario extra ovárico (fuera del ovario) o carcinoma papilar en superficie serosa.
El carcinoma peritoneal primario (PPC) parece comenzar en las células que revisten el interior de las trompas de Falopio.
Al igual que el cáncer de ovario, el PPC tiende a propagarse por las superficies de la pelvis y el abdomen, por lo que a menudo es difícil saber dónde se originó exactamente el cáncer. Este tipo de cáncer puede ocurrir en mujeres que aún tienen sus ovarios, aunque es de mayor preocupación en mujeres cuyos ovarios se han extirpados para prevenir el cáncer de ovario. Este cáncer rara vez ocurre en hombres.
Los síntomas del PCC son similares a los del cáncer de ovario, incluyendo dolor abdominal o inflamación, náusea, vómitos, indigestión y un cambio en los hábitos de evacuación. Además, al igual que el cáncer ovárico, el PPC puede elevar el nivel sanguíneo de un marcador tumoral llamado CA-125.
Por lo general, las mujeres con PPC reciben el mismo tratamiento que las mujeres que tienen cáncer ovárico propagado ampliamente. Esto podría incluir cirugía para extirpar tanto cáncer como sea posible (un proceso llamado cirugía citorreductora y se discute en la sección sobre cirugía), seguida de quimioterapia como la que se administra para el cáncer ovárico. Su pronóstico es probablemente similar al del cáncer ovárico diseminado.
Cáncer en trompas de Falopio
Este es otro cáncer poco común que es similar al cáncer ovárico epitelial, y que comienza en el conducto que lleva un óvulo del ovario al útero (trompa de Falopio). Al igual que el PPC, el cáncer en las trompas de Falopio y ovario causa síntomas similares. El tratamiento para el cáncer en las trompas de Falopio es muy similar al del cáncer ovárico, aunque el pronóstico es ligeramente mejor.
Tumores ováricos de células germinales
Las células germinales usualmente forman los óvulos en las mujeres y los espermatozoides en los hombres. La mayoría de los tumores ováricos de células germinales son benignos, aunque algunos son cancerosos y pueden poner en riesgo la vida. Menos del 2% de los cánceres de ovario son de origen de células germinales. En general, tienen un buen pronóstico, con más de nueve de cada 10 pacientes sobreviviendo al menos 5 años después del diagnóstico. Existen varios subtipos de tumores de células germinales. Los tumores de células germinales más comunes son teratomas, disgerminomas, tumores del seno endodérmico y coriocarcinomas. Los tumores de células germinales también pueden ser una mezcla de más de un solo subtipo.
Teratoma
Los teratomas son tumores de células germinales con áreas que, al observarse en un microscopio, se asemejan a cada una de las tres capas de un embrión en desarrollo: el endodermo (la capa más profunda), el mesodermo (la capa intermedia) y el ectodermo (la capa exterior). Este tumor de células germinales tiene una forma benigna llamada teratoma maduro y una forma cancerosa llamada teratoma inmaduro.
El teratoma maduro es, por mucho, el tumor ovárico de células germinales más frecuente. Es un tumor benigno que por lo general afecta a mujeres en edad de procreación (desde jóvenes adolescentes hasta los 49 años). A menudo se denomina quiste dermoide debido a que su revestimiento se compone de tejido similar a la piel (dermis). Estos tumores o quistes contienen diversas clases de tejidos benignos incluyendo huesos, pelo y dientes. El tratamiento para curar a la paciente consiste en la extirpación quirúrgica del quiste, aunque en ocasiones se origina posteriormente un nuevo quiste en el otro ovario.
Los teratomas inmaduros son un tipo de cáncer. Se presentan en niñas y mujeres jóvenes, por lo general menores de 18 años. Estos tumores cancerosos son poco frecuentes y contienen células que se asemejan a tejidos embrionarios o fetales, tales como el tejido conectivo, las vías respiratorias y el cerebro. Cuando los tumores no se han extendido más allá del ovario y son relativamente más maduros (teratoma inmaduro de grado 1), se tratan mediante la extirpación quirúrgica del ovario. Por otro lado, cuando se han extendido más allá del ovario y/o una gran parte del tumor tiene un aspecto muy inmaduro (teratomas inmaduros de grado 2 o 3), se recomienda quimioterapia, además de cirugía.
Disgerminoma
Este tipo de cáncer es poco común, pero dentro del cáncer ovárico de células germinales es el más frecuente. Por lo general afecta a mujeres adolescentes o de entre 20 y 29 años. Los disgerminomas se consideran malignos (cancerosos), pero la mayoría no crece ni se extiende con mucha rapidez. Cuando están circunscritos al ovario, más del 75% de las pacientes se curan mediante la extirpación quirúrgica del ovario, sin ningún otro tratamiento. Incluso si el tumor se ha extendido más allá del ovario (o si regresa luego), la cirugía, la radiación y/o la quimioterapia resultan eficaces en controlar o curar la enfermedad en aproximadamente el 90% de las pacientes.
Tumor del seno endodérmico (tumor del saco vitelino) y coriocarcinoma
Estos tumores infrecuentes afectan generalmente a niñas y a mujeres jóvenes. Suelen crecer y extenderse con rapidez, pero, por lo general, son muy sensibles a la quimioterapia. Los coriocarcinomas que se originan en la placenta (durante el embarazo), son más comunes que la clase que comienza en el ovario. Los coriocarcinomas placentarios suelen tener una mejor respuesta a la quimioterapia que los coriocarcinomas ováricos.
Tumores ováricos estromales
Aproximadamente el 1% de los cánceres de ovario son tumores de células estromales. Más de la mitad de los tumores del estroma se presentan en mujeres mayores de 50 años, pero alrededor del 5% de los tumores del estroma ocurren en las niñas.
El síntoma más común de estos tumores es el sangrado vaginal anormal. Esto ocurre porque muchos de estos tumores producen hormonas femeninas (estrógeno). Estas hormonas pueden causar sangrado vaginal (como un periodo) que comienza de nuevo después de la menopausia. También pueden causar periodos menstruales y desarrollo de los senos en las niñas antes de la pubertad.
Con menos frecuencia, los tumores del estroma producen hormonas masculinas (como la testosterona). Si se producen hormonas masculinas, los tumores pueden causar que se detengan los periodos menstruales. También pueden causar crecimiento del vello facial y del cuerpo. Si el tumor estromal comienza a sangrar, esto puede causar dolor abdominal repentino e intenso.
Entre los tumores del estroma malignos (cancerosos) se encuentran los tumores de células granulosas (el tipo más común), los tumores de teca-granulosa y los tumores de células de Sertoli-Leydig, los cuales, por lo general, se consideran cánceres de bajo grado. Los tecomas y los fibromas son tumores del estroma benignos. A menudo, los tumores estromales cancerosos se encuentran en etapa temprana y tienen un buen pronóstico (con más del 75% de las pacientes con larga sobrevida).
Quistes ováricos
Un quiste ovárico es una acumulación de líquido dentro de un ovario. La mayoría de los quistes ováricos ocurren como una parte normal del proceso de ovulación (liberación de óvulos). Éstos son llamados quistes funcionales. Estos quistes usualmente desaparecen dentro de varios meses sin ningún tratamiento. Si usted presenta un quiste, puede que su médico quiera examinarlo nuevamente después de su próximo ciclo (periodo) menstrual para saber si se redujo el tamaño del quiste.
Un quiste ovárico puede causar más preocupación en una mujer que no está ovulando (como una mujer después de la menopausia o una niña que no ha comenzado sus periodos), y puede que el médico quiera hacer más pruebas. El médico también puede ordenar otras pruebas si el quiste es grande o si no desaparece en algunos meses. Aun cuando la mayoría de estos quistes son benignos (no cancerosos), un número reducido de éstos podría ser canceroso. Algunas veces, la única forma de saber con certeza si el quiste es canceroso es extirpándolo mediante cirugía. Los quistes que parecen ser benignos (según la apariencia de éstos en los estudios por imágenes) se pueden mantener bajo observación (con exámenes físicos y estudios por imágenes repetidos), o extirpar mediante cirugía.
Cirugía para el cáncer de ovario
La cirugía es el tratamiento principal para la mayoría de los cánceres de ovario. La extensión de la cirugía depende de qué tanto se ha propagado su cáncer y de su estado general de salud. En los casos de aquellas mujeres en edad fértil que tienen ciertos tipos de tumores y el cáncer se encuentra en la etapa más inicial, puede que sea posible tratar la enfermedad sin extirpar ambos ovarios ni el útero.
Cirugía para el cáncer ovárico epitelial
Para el cáncer ovárico epitelial, la cirugía tiene dos objetivos principales: clasificar la etapa del cáncer y hacer la cirugía citorreductora. Si su cáncer no se clasifica ni se reduce de tamaño apropiadamente, puede que usted necesite más cirugía posteriormente. Por lo tanto, es importante que la cirugía sea realizada por un especialista que tenga capacitación y experiencia en cirugía de cáncer de ovario, como un ginecólogo oncólogo.
Estadificación del cáncer ovárico epitelial
El primer objetivo de la cirugía es determinar la etapa del cáncer para saber cuán lejos se ha propagado del ovario. Por lo general, esto significa extirpar el útero (esta operación se conoce como histerectomía), ambos ovarios y las trompas de Falopio (a esta operación se le conoce como salpingooforectomía bilateral o BSO, por sus siglas en inglés). Además, se extirpa el epiplón (una epiplectomía). El epiplón es una capa de tejido adiposo que cubre los contenidos abdominales como un delantal, y el cáncer de ovario algunas veces se propaga a esta área. Puede que se realicen biopsias de algunos ganglios linfáticos en la pelvis y el abdomen (se extraen para ver si el cáncer se ha propagado desde el ovario).
Si hay líquido en la pelvis o la cavidad abdominal, se extraerá para su posterior análisis. El cirujano puede “lavar” la cavidad abdominal usando agua con sal (salina) y luego enviar ese líquido al laboratorio para análisis. Él o ella también puede extraer muestras (biopsias) de diferentes áreas del interior del abdomen y la pelvis. Todas las muestras de tejido y líquidos tomadas durante la operación se envían a un laboratorio para determinar si hay células cancerosas. La estadificación es muy importante debido a que los cánceres de ovario en etapas diferentes son tratados de manera diferente. Si no se determina correctamente la etapa del cáncer, tal vez el médico no pueda determinar cuál es el tratamiento adecuado.
Cirugía citorreductora del cáncer ovárico epitelial
El otro objetivo importante de la cirugía consiste en extraer tanto tumor como sea posible (cirugía citorreductora). La cirugía citorreductora es muy importante cuando el cáncer de ovario ya se ha propagado por todo el abdomen (vientre) al momento de la cirugía. Este procedimiento va dirigido a no dejar ningún cáncer que sea visible ni tumores que midan más de 1 cm (menos de 1/2 pulgada). A este procedimiento se le llama citorreducción óptima. Las pacientes que se han sometido a este procedimiento tienen un mejor pronóstico que aquellas a quienes se les dejaron tumores más grandes después de la cirugía (llamada citorreducción subóptima).
En algunos casos, otros órganos se pueden afectar por la citorreducción quirúrgica:
- Algunas veces, el cirujano necesitará remover un fragmento de colon para poder llevar a cabo la cirugía citorreductora. En algunos casos, el fragmento de colon se extrae y los dos extremos que quedan son suturados para cerrar el corte. En otros casos, sin embargo, los extremos no se pueden suturar inmediatamente. En lugar de esto, el extremo superior del colon se adhiere a una abertura (estoma) en la piel del abdomen para permitir que los residuos fecales salgan del cuerpo. Esto se conoce como una colostomía. Con más frecuencia, esto es sólo temporal, y los extremos del colon se pueden unir nuevamente más adelante en otra operación. Para más información, lea Guía de colostomía.
- A veces, es necesario extraer una parte del intestino delgado. Al igual que con el colon, el intestino delgado puede ser reconectado (que es lo más común) o se puede hacer una ileostomía. Por lo general, esto es temporal, pero se necesita cuidado especial, así que pregúntele a su médico si esto es una posibilidad antes de la cirugía. Consulte Guía de ileostomía para obtener más información.
- La cirugía citorreductora también podría significar la extirpación de un fragmento de la vejiga. Si esto ocurre, se colocará un catéter (para vaciar la vejiga) durante la cirugía. Este catéter permanecerá hasta que la vejiga se recupere lo suficiente como para vaciarse por sí sola. Luego, se puede remover el catéter.
- La cirugía citorreductora también puede requerir la extirpación del bazo, la vesícula biliar, o ambos, así como parte del estómago, el hígado, y/o el páncreas.
Si se extirpan ambos ovarios, el útero, o ambos, no podrá quedar embarazada. También significa que entrará en la menopausia, si aún no se le ha presentado. La mayoría de las mujeres se quedan en el hospital por 3 a 7 días después de la cirugía y pueden reanudar sus actividades usuales en 4 a 6 semanas.
Imagenología intraoperatoria
Para saber la ubicaición en el cuerpo en la que el cáncer ovárico se encuentra para su extirpación, el cirujano por lo general hace uso de estudios de imiágenes (imagenología) antes de proceder con la cirugía con lo que es posible resaltar los tumores visualmente durante el procedimiento quirúrgico. En ocasiones, los tumores que no sean fáciles de visualizar pueden conformar un caso en donde la imagenología intraoperatoria sea empleada. La imagenología intraoperatoria hase uso de un equipo especializado para la captura de imágenes en la sala de operaciones (quirófano). Para las mujeres con cáncer ovárico, la pafolacianina (Cytalux), un medicamento fluorescente, será inyectado horas antes de la cirugía el cual se adhiere a una proteína específica la cual está presente en las células del cáncer de ovario . Durante la cirugía, la imagenología intraoperatoria, el equipo especializado emitirá una luz cas infrarroja la cual es fluorescente que hará que los tumores «ocultos» se vuelvan luminosos por contener las células con la proteína con el medicamento adherido, permitiendo al médico saber el punto de su ubicación. Este procedimiento puede ayudarles a determinar que el cáncer sea extirpado en su totalidad.
Lo efectos secundarios más comunes de la pafolacianina (Cytalux) es dolor estomacal, acidez estomacal (agruras), picazón en la piel, dolor de pecho, náuseas, vómitos y enrojecimiento de la piel.
El médico probablemente indique a la paciente que evite tomar cualquier suplememto que contenga ácido fólico durante algunos días previos al procedimiento para que esta sustancia no genere interferencia durante la imagenología.
Cirugía para tumores de células germinales y tumores ováricos del estroma
Para los tumores de células germinales y los tumores del estroma, el objetivo principal de la cirugía es extraer el cáncer.
La mayoría de los tumores de células germinales de ovario se tratan con histerectomía y salpingooforectomía bilateral. Si el cáncer se encuentran solamente en un ovario y usted aún quiere conservar la capacidad de tener hijos, se extirpa únicamente el ovario que contiene el cáncer y la trompa de Falopio del mismo lado (se deja el otro ovario, trompa de Falopio y el útero).
A menudo, los tumores ováricos del estroma están confinados en un solo ovario. Por lo tanto, se puede hacer una cirugía para extirpar solamente a ese ovario. Si el cáncer se propagó, es posible que sea necesario extraer más tejido. Esto podría significar realizar una histerectomía y una salpingooforectomía bilateral e incluso una cirugía citorreductora.
Para tumores de células germinales y tumores ováricos del estroma, a veces, después de la edad fértil, puede recomendarse cirugía para extirpar el otro ovario, la otra trompa de Falopio y el útero.
Más información sobre cirugía
Para acceder a información general sobre la cirugía para tratar el cáncer, refiérase al contenido sobre cirugía contra el cáncer.
Para saber más sobre los efectos secundarios relacionados al tratamiento contra el cáncer, refiérase al contenido sobre control de efectos secundarios relacionados con el cáncer.
Tratamiento del cáncer ovárico epitelial invasivo según la etapa
El primer paso en el tratamiento de la mayoría de los cánceres de ovario consiste en realizar una cirugía para extirpar y clasificar por etapa el cáncer. De ser necesaria, también se hace la cirugía citorreductora. (Consulte Cirugía para el cáncer de ovario). Debido a que los cánceres de trompas de Falopio y los cánceres peritoneales primarios tienen el mismo sistema de estadificación que los cánceres de ovario, estos se incluyen en esta sección.
Cánceres en etapa I
El tratamiento inicial para el cáncer de ovario en etapa I es cirugía para extirpar el tumor. Con más frecuencia, se extirpa el útero, las trompas de Falopio y ambos ovarios (histerectomía con una salpingooforectomía bilateral). El tratamiento después de la cirugía depende de la subetapa del cáncer.
Etapas IA y IB (T1a o T1b, N0, M0): el tratamiento después de la cirugía depende de la manera en que las células cancerosas lucen al ser obseradas en las pruebas de laboratorio (llamado grado del tumor).
- Para los tumores de grado 1 (también llamado bajo grado), la mayoría de las mujeres no necesita ningún tratamiento después de la cirugía. A las mujeres que quieren tener hijos después del tratamiento se les puede dar la opción de una cirugía inicial que elimine sólo el ovario que contiene el cáncer junto con la trompa de Falopio del mismo lado.
- Para tumores de grado 2 (alto grado), las pacientes necesitan un seguimiento riguroso después de la cirugía sin tratamiento adicional, o son tratadas con quimioterapia. La quimioterapia que se utiliza con más a menudo consiste en carboplatino y paclitaxel (Taxol) por 3 a 6 ciclos, aunque el cisplatino se puede usar en lugar del carboplatino, y el docetaxel (Taxotere) se puede usar en lugar del paclitaxel.
- Para los tumores de grado 3 (alto grado), el tratamiento generalmente incluye la misma quimioterapia que se administra para los cánceres en etapa IA y IB de grado 2.
Etapa IC (T1c, N0, M0): la cirugía convencional para remover el cáncer sigue siendo el primer tratamiento. Después de la cirugía, se recomienda la quimioterapia, usualmente 3 a 6 ciclos de tratamiento con carboplatino y paclitaxel.
El cánceres de trompas de Falopio y los cánceres peritoneales primarios en etapa I se trata de la misma manera que el cáncer de ovario en etapa I.
Cánceres en etapa II
Para los cánceres en etapa II (incluyendo IIA y IIB), el tratamiento comienza con cirugía para determinar la etapa y para hacer la cirugía citorreductora. Esto incluye una histerectomía y una salpingooforectomía bilateral. El cirujano tratará de extraer tanto cáncer como sea posible.
Después de la cirugía, se recomienda quimioterapia al menos por 6 ciclos. Con más frecuencia se emplea la combinación de carboplatino y paclitaxel. Algunas mujeres con cáncer de ovario en etapa II son tratadas con quimioterapia intraperitoneal (IP) en lugar de quimioterapia intravenosa (IV).
Los cánceres de trompas de Falopio y los cánceres peritoneales primarios en etapa II también se tratan con cirugía para la clasificación por etapas y para hacer la cirugía citorreductora, seguida de quimio.
Cánceres en etapa III
El tratamiento para los cánceres en etapa III (incluyendo IIIA1, IIIA2, IIIB, y IIIC) generalmente es similar al tratamiento para los cánceres en etapa II.
Primero, el cáncer se clasifica por etapa mediante cirugía y se reduce el tamaño del tumor (como en etapa II). Se extirpa el útero, las trompas de Falopio, ambos ovarios y el epiplón (tejido adiposo de la parte superior del abdomen cercana al estómago y los intestinos). El cirujano también tratará de remover tanto cáncer como sea posible. El objetivo es que no quede cáncer visible ni tumor que mida más de 1 cm. Cuando se logra este objetivo, se dice que el tamaño del tumor ha sido reducido óptimamente. Algunas veces, el tumor está creciendo en los intestinos, y para extirpar el cáncer, será necesario remover parte del intestino. Es posible que algunas veces se tengan que extraer fragmentos de otros órganos (como la vejiga o el hígado) para extraer el cáncer. Entre más pequeño quede el tumor, mejor será el pronóstico.
Después de la recuperación de la cirugía, se usa una combinación de quimioterapia. La combinación más utilizada es carboplatino (o cisplatino) y un taxano, como paclitaxel (Taxol), administrada por vía intravenosa (en una vena) por 6 ciclos. El medicamento de terapia dirigida bevacizumab (Avastin) también se puede administrar con quimioterapia. (De ser así, generalmente después de la quimioterapia se continua solo por aproximadamente un año.)
Otra opción consiste en administrar quimioterapia intra-abdominal (quimioterapia intraperitoneal o IP) junto con quimioterapia intravenosa (IV) después de la cirugía. Por lo general, la quimioterapia IP sólo se considera si el tamaño del cáncer se redujo óptimamente (puede que no sea tan eficaz si queda mucho del tumor en el abdomen).
Después de la cirugía, y durante y después de la quimioterapia, se hacen exámenes de sangre para verificar el marcador tumoral CA-125 con el fin de saber qué tan bien está funcionando el tratamiento. También se puede hacer una CT, una PET-CT o una MRI.
A las mujeres que no están los suficientemente saludables como para someterse a una cirugía citorreductora y de estadificación, se les puede administrar quimioterapia como tratamiento inicial. Si la quimioterapia funciona y la mujer se fortalece, se puede hacer una cirugía para reducir el cáncer, a menudo seguida de más quimioterapia. Con más frecuencia, se administran 3 ciclos de quimioterapia antes de la cirugía, con al menos 3 más después de la cirugía (para un total de al menos 6 ciclos). En ocasiones, también es una opción administrar quimioterapia antes de la cirugía para algunas mujeres con cánceres avanzados que probablemente no se puedan tratar mediante citorreducción óptima si la cirugía se realizó primero.
Terapia de mantenimiento: si el cáncer se reduce mucho o parece desaparecer después de la quimioterapia que incluya un medicamento con base de platino (cisplatino o carboplatino), los médicos podrían recomendar tratamiento adicional para algunas mujeres. A esto se le llama terapia de mantenimiento. La terapia tiene el objetivo de eliminar cualquier célula cancerosa que quede después del tratamiento que sea tan pequeña que no se pueda ver a través de pruebas. El objetivo de la terapia de mantenimiento es evitar que el cáncer regrese. Entre los medicamentos que se podrían usar se incluye bevacizumab, niraparib,rucaparib y olaparib.
Cánceres en etapa IV
En la etapa IV, el cáncer se ha propagado a lugares distantes, tal como al hígado, los pulmones o los huesos. Estos cánceres son muy difíciles de curar con los tratamientos actuales, pero aun así pueden ser tratados. Los objetivos del tratamiento son ayudar a las pacientes a sentirse mejor y a vivir por más tiempo.
La etapa IV se puede tratar como etapa III, con cirugía para extirpar el tumor y reducir el cáncer, y luego quimioterapia (y posiblemente el medicamento de terapia dirigida bevacizumab [Avastin]). (Si se administra bevacizumab, podría ser que su uso fuese continuado por sí solo después de la quimioterapia o usarse junto con olaparib).
Otra opción consiste en tratar con quimioterapia primero. Luego, si los tumores se reducen con quimioterapia, se puede hacer una cirugía, seguida por más quimioterapia. Con más frecuencia, se administran 3 ciclos de quimioterapia antes de la cirugía, con al menos 3 más después de la cirugía.
Terapia de mantenimiento: si el cáncer se encoge considerablemente o si se determina que ya no hay trazos de cáncer debido a la quimioterapia que contiene alguno de los medicamentos (cisplatino o carboplatino), los médicos podrían recomendar tratamiento adicional en ciertas pacientes. Con un tratamiento de mantenimiento lo que se busca es la eliminación de cualquier célula cancerosa que hay podido pesistir en el cuerpo tras haber concuido el plan original de tratameinto. El objetivo es evitar una recurrencia del cáncer; entre los medicamentos de este tipo se incluye bevacizumab, niraparib, rucaparib y olaparib.
Otra opción es limitar los tratamientos a métodos dirigidos a mejorar la comodidad de la paciente (pero no a combatir el cáncer). A este tipo de tratamiento se le llama paliativo.
Cáncer recurrente o persistente del ovario
Al cáncer se le llama recurrente cuando reaparece después del tratamiento. La recurrencia puede ser local (en o cerca del mismo lugar donde comenzó) o distante (propagación a órganos tal como los pulmones o los huesos).Los tumores persistentes son los que nunca desaparecieron completamente después del tratamiento. El cáncer ovárico epitelial avanzado regresa a menudo en un período de meses o años después del tratamiento inicial.
Algunas veces, se recomienda más cirugía. La mayoría de las mujeres con cáncer de ovario recurrente o persistente son tratadas con alguna forma de quimioterapia. Los tipos de medicamentos de quimioterapia que se usen dependen de lo que se utilizó la primera vez y cuán bien funcionó (por cuánto tiempo estuvo sin cáncer). Mientras más tiempo transcurra sin que el cáncer regrese después del tratamiento, mejor es la probabilidad de que la quimioterapia adicional surta efecto. Si han transcurrido al menos 6 meses sin ninguna quimioterapia, a menudo se administra carboplatino y paclitaxel (incluso si estos medicamentos se administraron anteriormente). También es una opción administrar carboplatino con otro medicamento.
Si el cáncer regresa en menos de 6 meses (o si nunca desapareció por completo), por lo general se tratan otros medicamentos diferentes de quimioterapia. Hay muchos medicamentos de quimioterapia diferentes que pueden utilizarse para tratar el cáncer de ovario, por lo que algunas mujeres pueden recibir varios regímenes de quimioterapia diferentes a lo largo de los años.
El tratamiento con medicamentos de terapia dirigida puede también ser útil. Por ejemplo, el medicamento bevacizumab (Avastin) se puede administrar con quimioterapia. Un inhibidor PARP, como olaparib (Lynparza), rucaparib (Rubraca) o niraparib (Zejula) también puede ser una opción en algún momento. El conjugado de anticuerpo y medicamento mirvetuximab soravtansine (Elahere) podría también ser una opción en algunos casos.
Además, algunas mujeres se benefician del tratamiento hormonal con medicamentos, como anastrozol, letrozol, o tamoxifeno. La mujer que no haya recibido inicialmente quimioterapia puede ser tratada con los mismos medicamentos que se usan para un cáncer recién diagnosticado (usualmente con carboplatino y paclitaxel).
Un estudio clínico para evaluar tratamientos nuevos puede proveer ventajas importantes para las mujeres con cáncer de ovario recurrente o persistente. Pídale a su equipo de profesionales que le atiende el cáncer que le provea información sobre los estudios clínicos adecuados para su tipo de cáncer.
Tratamientos paliativos
Los tratamientos paliativos se emplean para aliviar los síntomas del cáncer de ovario.
Las mujeres con cáncer de ovario pueden presentar acumulación de líquido en el abdomen. A esto se le conoce como ascitis. Puede causar muchas molestias, pero puede ser tratado con un procedimiento llamado paracentesis. Después de anestesiar la piel, se usa una aguja para extraer el líquido, a menudo varios cuartos de galón, y se introduce en una botella. Para guiar la aguja, a menudo se usa una ecografía. Con frecuencia, el líquido se acumula nuevamente, y es necesario repetir el procedimiento. En ocasiones se coloca un catéter (un tubo delgado y flexible) en el abdomen y se deja en ese lugar para poder extraer el líquido con la frecuencia necesaria sin tener que usar una aguja. Otra opción consiste en inyectar quimioterapia directamente en el abdomen para desacelerar la acumulación de líquido. El tratamiento con bevacizumab (Avastin) también puede ayudar a desacelerar la acumulación de líquido. Estos tratamientos pueden aliviar los síntomas en algunas mujeres y, en raras ocasiones, pueden ayudar a algunas mujeres a vivir por más tiempo. Sin embargo, a menudo sus efectos son temporales y el cáncer regresa o persiste.
El cáncer de ovario también puede bloquear el tracto intestinal. A esto se le llama obstrucción y puede causar dolor abdominal, náusea y vómitos. El manejo de una obstrucción intestinal podría ser difícil. Hay varios procedimientos que se podrían llevar a cabo, dependiendo del tipo de obstrucción y su salud en general:
- Los médicos pueden colocar un tubo a través de la piel hasta el estómago para permitir el drenaje de los jugos estomacales de manera que el tracto digestivo no esté completamente bloqueado.
- Algunas veces se puede colocar un “stent” en el intestino grueso para aliviar un bloqueo. Debido a que esta opción tiene un alto riesgo de complicaciones, usted primero debe consultar con su médico para conocer los riesgos y los beneficios.
- Para algunas mujeres, se puede hacer cirugía para aliviar la obstrucción intestinal. Esto solo se hace si usted está lo suficientemente bien como para recibir tratamientos adicionales (como quimioterapia) después de la cirugía. A menudo, sin embargo, el cáncer ha crecido tanto en el abdomen que la cirugía para eliminar la obstrucción del intestino no funciona.
Tratamiento de tumores epiteliales de bajo potencial maligno
A los tumores epiteliales limítrofes también se les conoce como tumores proliferativos atípicos. En el pasado, se les llamaba tumores de bajo potencial maligno. Estos tumores tienen el mismo aspecto que los cánceres ováricos epiteliales invasivos cuando se observan en una ecografía o una tomografía computarizada (CT). Los médicos no pueden determinar si un tumor es invasivo o limítrofe hasta que se toma una muestra de biopsia (generalmente durante la cirugía) y se examina en un laboratorio.
La cirugía para los tumores limítrofes es similar a la cirugía para el cáncer de ovario invasivo, con los objetivos de extirpar el tumor junto con cirugía citorreductora y de estadificación.
- En las mujeres que ya no van a tener hijos, se extirpa el útero, ambas trompas de Falopio y ambos ovarios. La cirugía para determinar la etapa del cáncer se hace para ver si el tumor se ha propagado fuera del ovario o la pelvis. A veces, esto conlleva extirpar el epiplón y algunos ganglios linfáticos, así como lavados del abdomen y la pelvis.
- Para las mujeres que quieren quedar embarazadas en el futuro, se extirpa sólo el ovario que contiene el tumor y la trompa de Falopio de ese lado. En pocas ocasiones, se extrae solamente la parte del ovario que contiene el tumor. Estas mujeres aún deben someterse a una cirugía para determinar la etapa del cáncer con el fin de saber si el tumor se ha propagado. Si el tumor sólo se encuentra en un ovario, la mujer usualmente se mantiene en observación sin tratamiento adicional y es monitoreada con ecografías.
Para los tumores que no se han propagado fuera del ovario, la radioterapia y la quimioterapia (quimio) no son generalmente los primeros tratamientos utilizados. A menudo se recomienda observación para los tumores limítrofes debido a que crecen muy lentamente e incluso cuando se propagan pocas veces causan la muerte.
Si el tumor se ha propagado fuera del ovario cuando se diagnosticó inicialmente, el cirujano extirpará tanto tumor como sea posible (cirugía citorreductora). El tratamiento después de la cirugía depende de si la propagación es invasiva o no. Cuando los tumores limítrofes se propagan, éstos pueden formar implantes tumorales (depósitos) en el peritoneo (revestimiento del abdomen) y en la superficie de los órganos en el abdomen y la pelvis. Con más frecuencia, estos implantes no son invasivos, lo que significa que no han crecido hacia el revestimiento abdominal ni hacia los órganos.
- Para las mujeres con propagación no invasiva de un tumor limítrofe, la quimioterapia no ha demostrado ser útil después de la cirugía citorreductora. Por lo general, estas mujeres necesitan un seguimiento riguroso sin tratamiento adicional.
- Para las mujeres cuyos implantes tumorales son invasivos, la quimioterapia puede ser una opción, pero el beneficio de la quimioterapia para estos cánceres es incierto. Cuando se administra quimioterapia, generalmente es la misma que se usa para el cáncer de ovario invasivo.
Si el tumor regresa después de la cirugía inicial, se puede considerar más cirugía citorreductora. La quimioterapia y, rara vez, la radioterapia son también opciones para los tumores limítrofes recurrentes.
Tratamiento de tumores de células germinales del ovario
Tratamiento de tumores de células germinales benignos
Las mujeres con tumores de células germinales benignos (no cancerosos), tales como los teratomas maduros (quistes dermoides) se curan mediante la extirpación de la parte del ovario que contiene el tumor (cistectomía ovárica) o del ovario completo.
Tratamiento de tumores de células germinales malignos
Al igual que en los casos de cáncer epitelial de ovario, es buena idea consultar a un ginecólogo oncólogo acerca del tratamiento de los tumores de células germinales malignos, especialmente porque éstos son tan poco comunes. Aproximadamente de 2% a 3% de los cánceres ováricos son tumores de células germinales.
Para la mayoría de los tipos y las etapas de los cánceres de células germinales
La mayoría de los tipos y las etapas de los cánceres de ovario de células germinales son tratadas de la misma manera, con cirugía y quimioterapia.
Cirugía: en general, todas las mujeres con tumores de células germinales malignos tendrán la misma cirugía para determinar la etapa del cáncer ovárico epitelial. Para las mujeres que siguen interesadas en tener hijos, el ovario y la trompa de Falopio del mismo lado que contienen cáncer se extirpan, pero el útero, el ovario y la trompa de Falopio del otro lado no se extraen. Ésta no es una opción cuando el cáncer está en ambos ovarios. Si la conservación de la fertilidad no es una preocupación, por lo general se recomienda la cirugía completa para determinar la etapa del cáncer, incluyendo extirpación de ambos ovarios, ambas trompas de Falopio y el útero.
Algunas veces, el médico pudiera considerar la extirpación de sólo parte de un ovario para permitirle a una mujer mantener la función ovárica. Aun cuando es necesario extirpar ambos ovarios, es posible que una mujer desee mantener su útero para permitir el embarazo en el futuro a través de fertilización in-vitro.
Si el cáncer se ha propagado fuera de los ovarios se puede hacer la cirugía citorreductora como parte de la cirugía inicial. A través de este procedimiento se extrae tanto cáncer como sea posible sin dañar o extirpar los órganos esenciales.
Quimioterapia: la mayoría de las pacientes con cáncer de células germinales necesitarán un tratamiento con una combinación de quimioterapia de al menos 3 ciclos. La combinación que se usa con más frecuencia se llama PEB (o BEP), e incluye los medicamentos de quimioterapia cisplatino, etopósido, y bleomicina. Los disgerminomas por lo general son muy sensibles a la quimioterapia, y algunas veces pueden ser tratados con la combinación menos tóxica de carboplatino y etopósido. Se pueden usar otras combinaciones de medicamentos para tratar el cáncer que ha recurrido (regresado) o que no responde al tratamiento.
Los cánceres de las células germinales pueden elevar los niveles sanguíneos de los marcadores tumorales de la gonadotropina coriónica humana (HCG) y/o de la alfafetoproteína (AFP) y/o lactato deshidrogenasa (LDH). Si estos niveles sanguíneos están elevados antes de que comience el tratamiento, se vuelven a verificar durante la quimioterapia (usualmente antes de cada ciclo). Si la quimioterapia está surtiendo efecto, los niveles bajarán. Si, por el contrario, los niveles siguen elevados, esto puede ser un signo de que es necesario un tratamiento diferente.
Disgerminoma en etapa IA
Si el disgerminoma está limitado a un ovario, cirugía para extirpar ese ovario y la trompa de Falopio del mismo lado podría ser el único tratamiento necesario, sin quimioterapia después de la cirugía. Este enfoque requiere de un seguimiento cuidadoso de manera que si el cáncer regresara, éste pueda descubrirse y tratarse a tiempo. La mayoría de las mujeres en esta etapa son curadas con cirugía y nunca necesitan quimioterapia.
Teratoma inmaduro de grado 1
Un teratoma inmaduro de grado 1 está compuesto principalmente de tejido no canceroso, con sólo unas cuantas áreas cancerosas visibles. Después de extirparse, estos tumores reaparecen sólo en muy pocas ocasiones. Si mediante la cuidadosa clasificación del cáncer según su etapa se determinó que el teratoma inmaduro de grado 1 está limitado a un solo ovario, o a ambos ovarios, puede que el único tratamiento necesario sea la extirpación del ovario o los ovarios que contengan el cáncer y de la trompa o las trompas de Falopio.
Tratamiento de tumores de células germinales recurrentes o persistentes
Los tumores recurrentes son los que regresan después del tratamiento inicial. Los tumores persistentes son los que nunca desaparecieron, ni siquiera después del tratamiento. Algunas veces los niveles sanguíneos elevados de los marcadores tumorales HCG y AFP serán el único signo de que el cáncer de células germinales sigue presente (o ha regresado). Otras veces un tumor definido puede ser visto y extraído mediante la cirugía.
El tratamiento de los tumores de células germinales recurrentes o persistentes puede incluir cirugía, quimioterapia o, en pocos casos, la radioterapia. Para la quimioterapia, se usa con más frecuencia una combinación de medicamentos. La combinación PEB (cisplatino, etopósido y bleomicina) puede utilizarse si esta combinación de medicamentos no se utilizó anteriormente. Se usan otras combinaciones de medicamentos para las mujeres que ya han sido tratadas con PEB.
Para el cáncer de células germinales recurrente o persistente, un estudio clínico para nuevos tratamientos puede ofrecer ventajas importantes. Pregunte al equipo de atención médica contra el cáncer sobre los estudios clínicos adecuados para su tipo de cáncer.
Tratamiento de tumores ováricos del estroma según la etapa
Etapa I
Todos los tumores del estroma en etapa I se tratan con cirugía para extirpar el ovario con el tumor. La mayoría de las mujeres con tumores en etapa I requieren un seguimiento riguroso después de la operación y no requieren tratamiento adicional. Sin embargo, algunos tumores en etapa I tienen una tendencia mayor a regresar después de la cirugía, por ejemplo:
- Tumores muy grandes
- Tumores en los que el quiste se reventó (se rompió)
- Tumores pobremente diferenciados (también llamados de alto grado; las células cancerosas no se parecen al tejido normal cuando se examinan en el laboratorio)
Se dice que estos cánceres son de alto riesgo para recurrencia. Las mujeres con alto riesgo de cánceres estromales en etapa I tienen dos opciones después de la cirugía: observación (seguimiento riguroso) o quimioterapia.
Etapas II, III y IV
Estos cánceres se tratan con cirugía para extirpar el ovario con el tumor. También se realiza una cirugía para clasificar el cáncer por etapas y reducir su tamaño, si es necesario. Puede que después de la cirugía se suministre quimioterapia (quimio) o terapia hormonal. A menudo, se emplea el mismo tipo de quimioterapia que se usaba en el tratamiento de los tumores de células germinales (PEB: cisplatino, etopósido, y bleomicina). También se puede usar la combinación de carboplatino y paclitaxel (Taxol). El tratamiento hormonal se usa con más frecuencia para tratar tumores del estroma avanzados en mujeres que no pueden tolerar la quimioterapia, pero que quieren intentar un tratamiento. Esto puede significar tratamiento con un medicamento, tal como leuprolida (Lupron) y goserelina (Zoladex), el medicamento tamoxifeno, o un inhibidor de aromatasa. En pocas ocasiones, la radioterapia podría ser una opción.
Tumores del estroma recurrentes
A un cáncer que regresa después del tratamiento se le llama cáncer recurrente (o recaída). En el caso de los tumores del estroma, esto puede suceder muchos años después del tratamiento. Aun así, el pronóstico sigue siendo favorable por lo lento de su crecimiento. La cirugía se puede repetir. Cualquiera de los regímenes de quimioterapia usados inicialmente también se puede emplear para tratar una recaída. La terapia hormonal también es una opción para tratar la recurrencia. En realidad, no existe un tratamiento convencional para el cáncer estromal recurrente. Por lo tanto, el tratamiento como parte de un estudio clínico también es una buena opción. A veces, la radioterapia también podría ser de utilidad.
Para los tumores que producen hormonas, se pueden vigilar periódicamente los niveles sanguíneos de hormonas después de la cirugía para ver si hubiera un aumento en los niveles que podría sugerir el regreso del tumor. El nivel de una hormona llamada inhibina también puede aumentar con algunos tumores del estroma y puede que sea útil para verificar si hay recurrencia.
- Escrito por
- Referencias

Equipo de redactores y equipo de editores médicos de la Sociedad Americana Contra El Cáncer
Nuestro equipo está compuesto de médicos y enfermeras con postgrados y amplios conocimientos sobre el cáncer, al igual que de periodistas, editores y traductores con amplia experiencia en contenidos médicos.